鼻腭神經血管束走行于鼻腭神經管內,從鼻腭孔穿出上頜骨,支配雙側前牙區腭黏膜的感覺,并為該區域黏膜提供血液供應。許多患者鼻腭神經管唇側骨質較薄,上前牙拔牙后區唇側的骨吸收又進一步加劇了可用骨量的不足,同時種植手術中往往易傷及鼻腭神經管,致使黏膜麻木,鈍痛等神經損傷癥狀,嚴重降低了患者的生活質量。
1.資料與方法
1.1病例資料
患者,男,45歲,兩年前由于牙周炎合并急性咬合創傷,拔除11,12,拔除后未經修復治療,患者否認全身系統性疾病。專科檢查:開口度及開口型正常,牙周衛生情況一般,CI-S=1,DI-S=2,12及11缺失,缺牙區唇舌向牙槽嵴寬度及高度均有吸收。CBCT示:右側上頜中切牙及側切牙缺失,缺牙區唇舌向牙槽骨纖薄,伴有唇舌向牙槽骨骨寬度吸收,鼻腭神經管位置偏向牙槽嵴頂及腭側(圖1)。
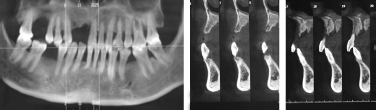
圖1 術前CBCT檢查,患者局部11、12骨量嚴重缺失,剩余牙槽嵴寬度不足
1.2臨床診斷
①牙列缺損;②前牙區牙槽嵴骨吸收。
1.3治療
術前完善牙周治療,術區消毒,麻醉,切開牙齦,見患者術區牙槽嵴頂纖薄,鼻腭神經直接與黏骨膜粘連(圖2A),小心游離鼻腭神經,將無菌紗布卷成繩索狀,用生理鹽水浸濕,并懸吊鼻腭神經,同時避免過度牽拉(圖2B),骨劈開技術預備種植位點(圖2C),并植入NobelReplace3.5mm×13mm種植體2枚(圖2D),并同期植入Bio-Oss骨粉種植體與頰舌側骨板之間的空隙內及頰側骨板外(圖2E),外覆可吸收膠原膜62.5px×50px1張,制備PRF兩枚,并壓成薄膜,覆在生物膜上方(圖2F)進行常規GBR,對位拉攏縫合牙齦。
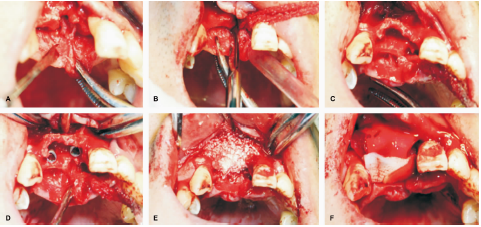
圖2 手術進程。A:術中切開黏膜,發現術區牙槽嵴較窄,鼻腭神經在牙槽嵴頂端附近穿出上頜骨,與腭黏膜有粘連;B:游離神經并用生理鹽水沾濕的無菌紗布條輕輕牽拉至對側;C:骨劈開預備種植位點;D:植入NobelReplace種植體2枚;E:植入骨粉性同期GBR;F:GBR術區外附PRF2枚,作為屏障膜
2.結果
術后6個月,患者術區牙齦無紅腫(圖3A),前顎部軟組織無不適,種植體周圍頰側骨板豐滿度良好,種植體涂層全部被新生骨組織包繞,覆蓋螺絲部分已經被新生骨組織覆蓋(圖3B)。術后1年半,復診:觸診患者術區腭側黏膜,患者觸覺基本正常,探針用力探前腭部粘膜時有痛感,未出現前顎粘膜麻木不適等癥狀。
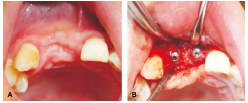
圖3 術后6個月
3.討論
鼻腭神經管,按形態分為單一管形,雙管形及Y字開口管形,其位置具有較大的變異性,僅20%的患者鼻腭神經管位于上頜骨正中,術中一旦損傷鼻腭神經管,塌陷的鼻腭神經管勢必壓迫鼻腭神經,導致前腭區組織麻木、鈍痛,種植體若比鄰管內損傷的軟組織,則會導致種植體周圍骨結合破壞,嚴重的可導致種植體脫落。該患者前牙區剩余牙槽嵴為Cawood-Howell IV類牙槽嵴,只有通過骨劈開才可能實現同期種植,鼻腭神經管的三維位置進一步限制了患者的可用骨量,常規骨劈開極易造成神經管的塌陷,進而壓迫、損傷鼻腭神經血管束。而神經損傷的修復又是一個漫長且不確定的過程。
術中對鼻腭神經進行了游離,避免了骨劈開及骨擠壓的過程對鼻腭神經管可能導致的損傷,術后患者未出現腭前部麻木不適等癥狀。本病例不但避免了鼻腭神經的損傷,且充分利用了前牙區的剩余骨量,相比于onlay植骨,鼻腭神經移位的優勢在于其降低了患者術后的創傷,避免了第二術區的開辟,同時縮短了治療周期,使種植體同期植入變為可能。在分離鼻腭神經時,始終保證鈍性分離,對粘連的黏骨膜進行適當切割,以盡量減低黏膜牽拉對鼻腭神經的損傷,同時保證鼻腭神經的完整性,牽拉移位鼻腭神經時,盡量使用紗布纏成的粗繩,以避免牽拉時對鼻腭神經產生應力集中。
4.結論
鼻腭神經移位用于前牙區牙槽骨吸收的病例,充分應用了患者的余留骨量,同時也也避免了前牙區預備種植位點時,骨劈開導致的鼻腭神經管塌陷進而產生鼻腭神經的損傷。