1.臨床資料
患者,女性,67歲,因“左眼瞼下垂10月,頭暈伴嘔吐半月”入院,既往有慢支病史。查體:左動眼、滑車、展神經麻痹,右側肢體肌力IV級。顱腦MRI:左側巖尖區啞鈴型長T1、等T2異常信號,病灶明顯均勻強化(圖1)。
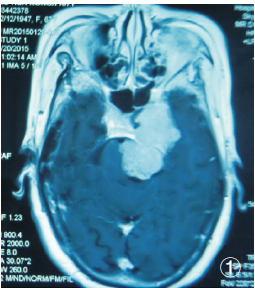
圖1 患者軸位T1WI增強檢查
術前診斷考慮左側蝶巖斜區腦膜瘤。入院后行左側擴大翼點入路腫瘤切除術。術中見腫瘤起源于巖尖區,騎跨中后顱窩生長,向前侵犯海綿竇,向后達小腦幕下,腫瘤有包膜,灰白色,實質性,大部分質地較硬,周邊部分質地韌,血供極其豐富,與腦干粘連緊密,顯微鏡下近全切除腫瘤大小約4.5×4×6 cm。術后復查CT腫瘤切除滿意(圖2)。
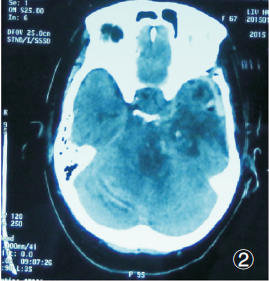
圖2 患者術后CT檢查
術后病理為涎腺導管癌,免疫組化:CK(弱+)、CD117(+)、GFAP(-)、TTF1(-)、Syn(-)、CD56(-)、P63(-)、Ki-67(30%)(圖3)。術后患者出現頑固性癲癇發作">癲癇發作,右側肢體癱瘓及昏迷,并發肺部感染,給予氣管切開及控制癲癇后病情好轉,術后1月患者意識逐漸轉清,后自動出院,未行放化療。術后半年隨訪患者因嚴重肺部感染死亡。
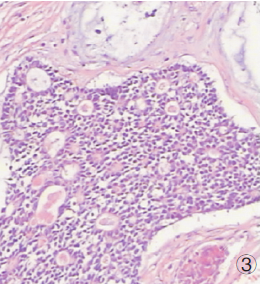
圖3 病理:腫瘤可見壞死、腺樣分化、導管及篩樣等多種形態結構(HE染色×100)。
2.討論
涎腺導管癌(salivary duct carcinoma,SDC)是一類極少見的,由涎腺導管上皮發生的高度惡性腫瘤,約占涎腺惡性腫瘤的1%~3%。由Kleisasser等1968年首次報道,其組織學表現與乳腺導管癌極為相似,由此得名。1991年WHO新分類中已明確將其列為涎腺惡性腫瘤的一個類型。SDC主要發生于大涎腺,以腮腺最為常見,其次發生于顱底頜下腺、舌下腺、腭部、頰部、副鼻竇等小涎腺。腫瘤多生長迅速,病期短,多數在半年之內,易發生淋巴結轉移,血行轉移率高,易侵犯神經,患者多有神經癥狀。組織學特點為:腫瘤大體表現呈單個多結節狀,硬、灰白色,界限不清,有些病例可見其浸潤生長到腺外的周圍組織。鏡下特點是導管內或發育不良的導管細胞巢呈實質性、篩孔狀和乳頭狀結構,中心有粉刺樣壞死。
國內有作者報道起源于涎腺的腺樣囊性癌侵犯顱內的病例,但尚未見SDC原發于顱內的報道,國外Venteicher等報道1例頜下腺SDC患者術后發現腦轉移。本例患者SDC很可能起源于顱底涎腺,通過顱底神經如三叉神經侵犯至顱內,或者通過淋巴或血行轉移至顱內,但患者術前無頜面部不適及體征,故未做進一步檢查。
SDC的影像學檢查無特異性表現,CT為等或低密度腫物,可有沙粒樣鈣化,MRI上病灶T1WI等信號,T2WI混雜高信號,腫瘤生長較快可有壞死或囊變,密度或信號多不均勻,腫瘤惡性程度高,血供豐富,多明顯均勻強化,與腦膜瘤相近,有時可見“腦膜尾征”,這使得其更難與腦膜瘤相鑒別。
本例從頭顱MRI檢查及術中情況來看類似于蝶骨巖斜區腦膜瘤,兩者術前很難鑒別,確診主要靠病理。盡管SDC與腦膜瘤在影像學上很難鑒別,兩者之間無特異性的差異,但術后病程卻有很大不同。SDC典型的生物學行為是侵襲性生長,惡性程度高,最終可因局部病變或遠處轉移導致患者死亡。而腦膜瘤生長緩慢,切除腫瘤后輔以放療預后較好。SDC的治療以手術為主。放療、化療為輔助綜合治療。因為腫瘤浸潤性強,如果術中考慮到可能是SDC,需作廣泛切除,包括受侵犯的硬腦膜,盡可能的全切干凈。術后經組織學診斷一旦明確為SDC后,就要進一步行化療或放療。SDC是涎腺腫瘤中預后最差、惡性程度最高的腫瘤之一。文獻報道77%患者診斷后2~3年內死亡,2年存活率為58%,5年存活率為30%。