血管平滑肌瘤是一種罕見的起源于靜脈血管壁內肌組織的良性腫瘤,絕大部分發生于四肢(尤其是下肢);其次是頭部,表現為皮膚或皮下結節;軀干及內臟器官發病極為罕見。發生于肝臟的血管平滑肌瘤,在PubMed數據庫和維普期刊資源整合服務平臺檢索到的相關中英文文獻僅有5例報道。現結合相關文獻對收治的1例肝臟血管平滑肌瘤病例進行回顧性分析,報道如下。
病例資料
患者男性,65歲,因“發熱伴右上腹部疼痛,查體發現肝臟占位2d”入院。
查體未見明顯異常。實驗室檢查血常規、肝功能、凝血功能及甲胎蛋白(AFP)、癌胚抗原(carcinoembryonic antigen,CEA)、糖類抗原(carbohydrate antigen,CA)等指標無異常,HBV陰性,HCV陰性,既往有高血壓和消化性潰瘍出血史。
2014年4月腹部B超提示肝右葉異常回聲,局部見不均質回聲結節,似呈多結節融合,范圍約5.8cm×3.2cm,彩色多普勒血流成像示其內可見動脈樣血流信號。
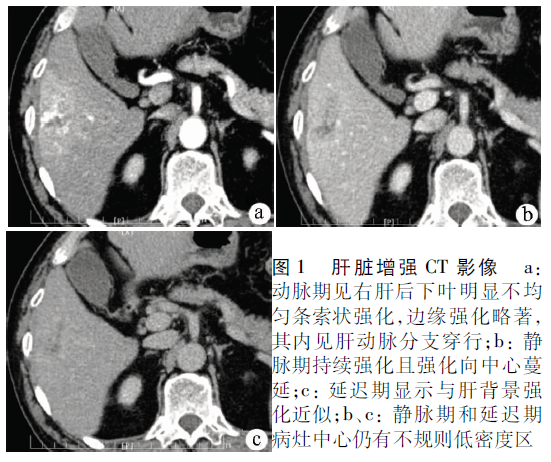
腹部CT示:平掃肝右葉低密度影;動脈期見顯著不均勻條索狀強化,邊緣強化,其內見肝動脈分支穿行;靜脈期持續強化且強化向中心蔓延;延遲期顯示與肝背景強化近似,中心仍有不規則低密度區(圖1)。
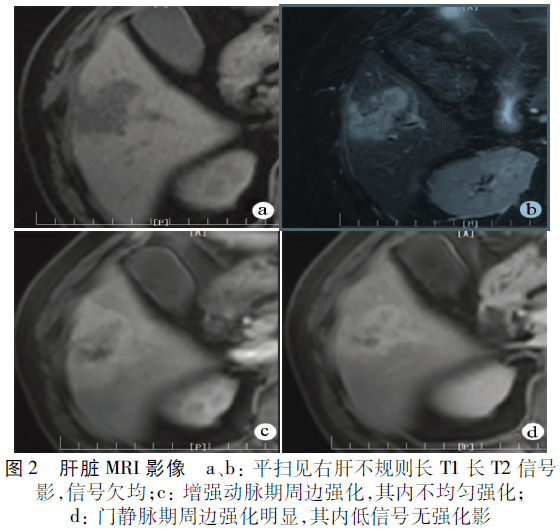
磁共振成像(MRI)示:平掃肝右葉不規則長T1長T2信號影,信號欠均,反相位圖像病變信號未見異常減低征象;增強動態三期掃描,肝右葉病灶動脈期周邊強化,其內不均勻強化;門靜脈期及延遲期周邊強化明顯,其內低信號無強化影,病灶范圍約32mm×27mm,邊界欠清(圖2)。
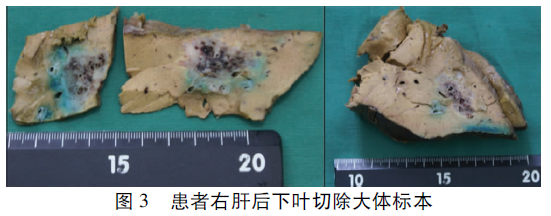
結合影像學檢查,術前臨床診斷“肝臟占位,懷疑肝血管瘤,肝癌待排除”。簽署知情同意書后于2014年4月3日全麻下行右肝后下葉(S6)切除(圖3),術后恢復良好,于8d后出院。
術后病理學檢查:肉眼觀腫瘤切面呈暗紅色海綿狀結構,包膜完整,邊界清楚,大小約5cm×4cm,質地中等;顯微鏡下見腫瘤細胞呈長梭形或卵圓形,胞質淡染,胞核呈長桿狀;瘤細胞排列呈漩渦狀或柵欄狀,核分裂少見,瘤細胞無異型性;間質內可見豐富的小血管結構(圖4)。
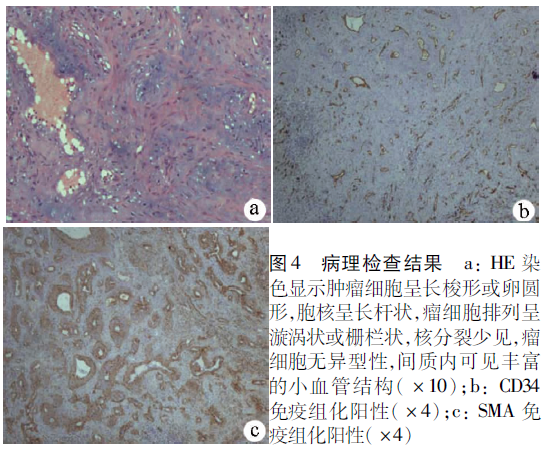
免疫組化:CD34、D2-40、SMA、CD68表達均為陽性,結蛋白、S-100 、CK 、HMB-45和p53表達為陰性,ki-67陽性細胞比例為3%。
病理臨床診斷為“肝臟血管平滑肌瘤”。
討論
血管平滑肌瘤的術前確診相當困難,一般都依賴于術后或活組織的病理學檢查,顯微鏡下可見大量平滑肌纖維束,混雜有豐富的厚壁血管結構,但無惡性腫瘤細胞常見的核異型性或顯著性有絲分裂像,腫瘤內無出血或壞死。有學者依據平滑肌細胞和血管腔結構比例將血管平滑肌瘤分為實體型、海綿狀型和靜脈型3種病理亞型。通過免疫組化染色進一步檢查可顯示SMA陽性和血管內皮CD34陽性特異性表達,但結蛋白和波形蛋白的表達在不同患者中差異較大。腫瘤的良惡性診斷仍需結合腫瘤的大體、組織學形態及生物學行為等綜合考慮。
血管平滑肌瘤多見于40~60歲人群,發生在四肢和頭頸部軟組織的病灶多偏小(絕大部分<2cm),多表現為皮膚或皮下結節,可有疼痛和(或)壓痛。發生于內臟的血管平滑肌瘤的臨床表現與發生部位、大小有關,表現為腹痛、包塊、出血等,最大腫瘤可達30cm×14 cm×18 cm。本例患者有一過性腹痛和發熱,雖無病毒性肝炎病史且腫瘤標志物陰性,但增強CT和MRI的影像學檢查均提示存在較多血管瘤特征,但不符合典型肝血管瘤表現,無法排除肝惡性腫瘤的可能,遂選擇手術切除。術中探查肝臟S6段可捫及一5cm×4 cm、質地中等的腫塊,未侵出包膜;術后病理學HE染色及CD34、SMA等免疫組化染色證實肝臟血管平滑肌瘤的診斷。
Beissert等于2002年報道了首例成人肝臟血管平滑肌瘤,而目前國內外相關文獻報道僅5例。血管平滑肌瘤的影像學表現無特異性,這和病灶內平滑肌細胞、纖維組織、血管腔及壞死組織的比例有關。CT表現為動脈期快速增強,門靜脈期和延遲期持久性增強。但本例患者在動脈期外都存在不規則低密度區,且延遲期病灶強化不明顯。MRI則通常表現為T1低信號、T2高信號,注入增強劑后,表現為與CT相似的增強模式。本例患者術前影像學評估為“肝臟血管源性腫瘤”,但不符合典型“肝血管瘤”表現,無法排除惡性可能。事實上,由于血管平滑肌瘤屬于良性病變,治療上只需選擇病灶切除,故絕大部分血管平滑肌瘤患者無法在術前確診。
總之,肝臟血管平滑肌瘤屬于罕見腫瘤,發生率極低,難以收集到大宗的病例分析總結,且臨床癥狀不典型,實驗室檢查無特異性,影像學表現缺乏特征性,極易誤診。臨床上要注意與其他肝臟腫瘤相鑒別,如肝血管瘤、肝血管平滑脂肪瘤、肝淋巴瘤等。在治療上首選完整切除,預后一般良好。