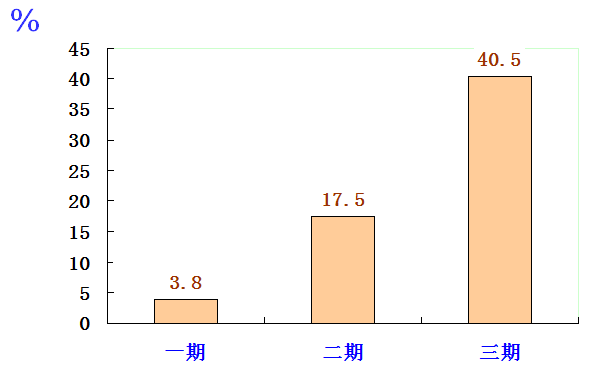
2、早期梅毒(包括一期、二期及病期在2年以內的隱性梅毒)
推薦方案:普魯卡因青霉素G80萬U/d,肌內注射,連續15d;或芐星青霉素240萬IU,分為二側臀部肌內注射,每周1次,共2次;替代方案:頭孢曲松0.5g~1g,每日1次,肌內注射,連續10d;對青霉素過敏者,用多西環素100mg,每日2次,連服15d;或鹽酸四環素500mg,每日4次,連服15d(肝、腎功能不全者禁用)。一般不用紅霉素等大環內酯類藥物。
3、晚期梅毒(三期皮膚、粘膜、骨骼梅毒,晚期隱性梅毒或不能確定病期的隱性梅毒)及二期復發梅毒。
推薦方案:普魯卡因青霉素G,80萬U/d,肌內注射,連續20d為1療程,也可考慮給予第二療程,療程間停藥2周;或芐星青霉素240萬IU,分為二側臀部肌內注射,每周1次,共3次;對青霉素過敏者,用多西環素100mg,每日2次,連服30d;或鹽酸四環素500mg,每日4次,連服30d(肝、腎功能不全者禁用);一般不用紅霉素等大環內酯類藥物。
4、妊娠期梅毒
推薦方案:采用相應病期的青霉素療法。替代方案為對青霉素過敏者,用紅霉素治療(禁用四環素);服法及劑量與非妊娠病人相同,但其所生嬰兒應該用青霉素再治療,因紅霉素不能通過胎盤。上述方案在妊娠最初3個月內,應用一療程;妊娠末3個月應用一療程。
孕早期發現的梅毒感染孕婦,在孕早期與孕晚期各提供1個療程的抗梅毒治療;孕中、晚期發現的感染孕婦,立刻給予2個療程的抗梅毒治療,2個治療療程之間需間隔4周以上,第2個療程應在孕晚期進行;臨產時發現的梅毒感染產婦,應立即給予治療;在孕產婦治療期間應進行隨訪,若發現再感染或復發,應立即再開始一個療程的治療。
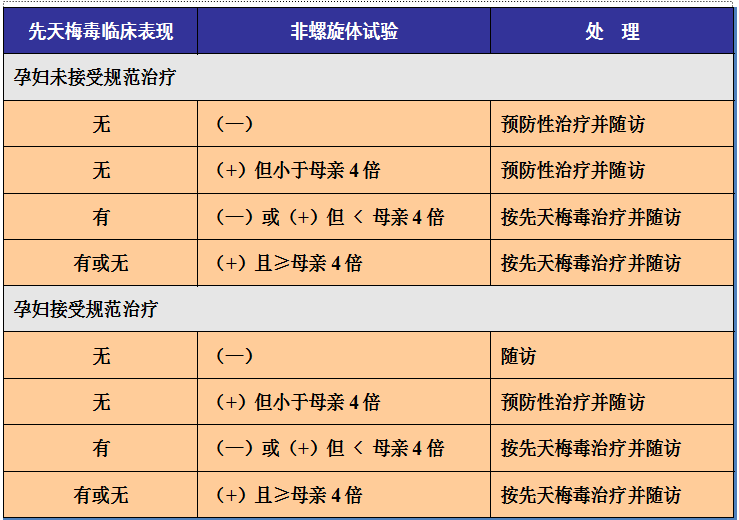
5、梅毒感染孕產婦所生兒童的處理
未接受規范治療指的是孕期未接受全程、足量的青霉素治療;接受非青霉素方案治療;在分娩前1個月內才進行抗梅毒治療。
對于孕期未接受規范性治療的孕產婦所生的兒童的處理,兒童非螺旋體試驗陰性,或陽性但滴度<母親的4倍,給予預防性治療并隨訪;有先天梅毒的表現,非螺旋體試驗陰性或陽性(<母親的4倍),按先天梅毒處理并隨訪;無論有無先天梅毒的表現,非螺旋體試驗滴度≧母親的4倍,按先天梅毒處理并隨訪。
孕期已接受規范性治療的孕產婦所生的兒童的處理:兒童非螺旋體試驗陰性,也無先天梅毒的表現,隨訪;兒童非螺旋體試驗陽性但<母親的4倍,也無先天梅毒的表現,給予預防性治療并隨訪;有先天梅毒表現,非螺旋體試驗陰性或陽性但滴度<母親的4倍,按先天梅毒處理并隨訪;無論有無先天梅毒的表現,非螺旋體試驗滴度≧母親的4倍,按先天梅毒處理并隨訪。
6、治療注意事項
不要聯合使用芐星青霉素、普魯卡因青霉素以及口服青霉素;某些對青霉素過敏的患者同時對頭孢曲松也過敏;所有診斷為一期、二期、潛伏、神經梅毒患者,均應該檢查HIV;梅毒合并HIV感染者仍使用目前方案,但治療失敗的可能性更大;有超過15%的一期及二期梅毒患者,經過推薦方案治療1年后,其滴度并不能達到降低4倍的判斷有效的標準;如何處理未下降4倍的患者尚不清楚,應進行臨床及血清學隨訪、HIV和腦脊液檢查。可重新治療(芐星青霉素3周、換頭孢曲松)。
7、吉海反應
在梅毒的治療過程中,常有吉海反應發生,多發生于早期梅毒青霉素治療后,治療時螺旋體大量崩解,釋放毒素及異體蛋白,從而**機體產生的一過性、暫時性“惡化”的過敏反應。主要表現為,4-6小時后發生。發熱,全身不適,頭痛,血壓升高,心動過速,惡心,嘔吐,肌肉及關節酸痛,原有梅毒損害加劇等,應及時的處理,休息,對癥處理,必要時住院治療,一般的預防是在療前1天予**20mg,分2次服,連服3天。
8、療后觀察及判愈
在治療后的3,6,12,18,24月(亦可延至36個月)時作臨床和血清學隨訪,3-6個月時RPR抗體滴度應有4倍以上的下降,說明治療有效。通常一期梅毒在1年內,二期梅毒在2年內,血清可陰轉,首次患者比再感染者更易陰轉,病程短、起初的滴度低者,更易陰轉。
9、血清固定
梅毒患者經過規范的抗梅毒治療和充分的隨訪(一期梅毒隨訪1年,二期梅毒隨訪2年,晚期梅毒隨訪3年),非梅毒螺旋體血清學試驗(如RPR、TRUST試驗)維持在一定滴度(一般在1:8以下,超過者也不鮮見)超過3個月,排除再感染、神經梅毒、心血管梅毒和生物學假陽性等,即為梅毒血清固定。
可能的原因:1)抗梅藥物劑量不足或治療不規則,紅霉素、多西環素等非青霉素治療,阿奇霉素耐藥問題,導致深部組織梅毒螺旋體病原體可殘留;2)梅毒的病期、類型及開始治療的時間早晚,同樣用青霉素治療,持續陽性率晚期梅毒大于早期;3)有過復發或再感染,體內仍有潛在的病灶,有復發和再感染梅毒導致RPR長期未轉陰,有骨梅毒、晚期潛伏梅毒和神經梅毒致血清固定的病例出現過;4)隱性神經梅毒,有報告23.18%-48.33%的血清固定者CSF梅毒抗體陽性;5)細胞免疫功能受損,血清固定者外周血中調節性T細胞(CD4CD25bright)顯著增高可造成免疫抑制,血清固定者的外周血CD4、Thl、Tc細胞降低,隨著病期延長,細胞免疫從Thl占優勢漂移到Th2占優勢,使細胞免疫受到抑制,不利于病原體的清除;6)合并HIV感染。
處理方案:如因藥物劑量不足或治療不規則者應該補治一個療程,早期梅毒后的血清固定約有35%出現臨床癥狀復發,晚期梅毒后的血清固定,體內殘存螺旋體可能性大,也易復發,進行全面體檢,包括神經系統和腦脊液檢查,以早期發現無癥狀神經梅毒、心血管梅毒,作HIV檢測以排除HIV感染,嚴格地定期觀察,包括全身體檢及血清隨訪。如滴度有上升趨勢,應予復治。
血清固定的發生率