患者女,33歲,孕婦,停經35+2周。因“發作性言語不能7天,右上肢麻木5天”入院。入院檢查神經系統檢查無明顯陽性體征,實驗室檢查紅細胞及血小板計數低。頭顱MRI檢查:左側顳葉見一小結節狀等T1、稍長T2信號,內可見點狀短T1、短T2信號改變(圖1、2),直徑約10mm,邊界清楚,周圍腦組織見大片狀水腫信號。增強掃描呈明顯均勻強化(圖3~5)。磁共振波譜分析(1H-MRS):病灶Cho峰無增高,NAA峰輕度下降,可見Lip峰(圖6)。
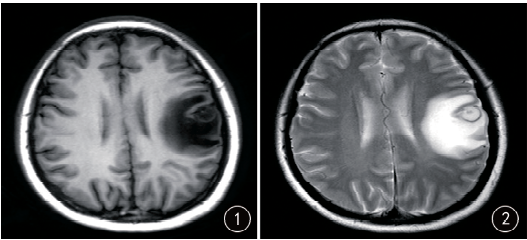
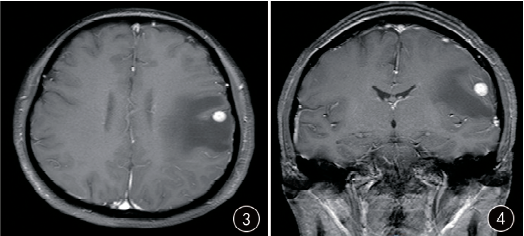
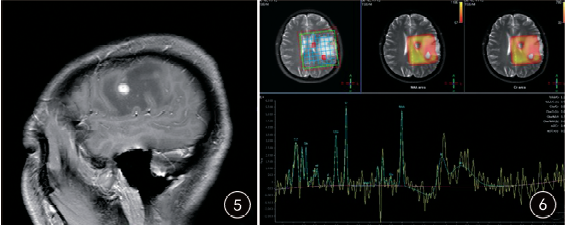
圖1、2 MRI示左側顳葉見一小結節狀等T1(圖1)、稍長T2(圖2)信號,內可見點狀短T1、短T2信號改變,周圍腦組織見大片狀水腫信號;圖3~5 增強掃描呈明顯均勻強化;圖6 MRS示病灶Cho峰無增高,NAA峰輕度下降,可見Lip峰
患者先行子宮下段剖宮產術,后轉入神經外科,于8天后行左側顳葉占位性病變切除術。術中所見:一暗紅色、質軟、部分囊性變的腫物,內含暗紅色血性液體,大小約10mm×20mm×10mm,血供一般。組織病理檢查:瘤組織由豐富的血管構成,以小血管及毛細血管為主,血管內皮無明顯異型性,血管充血、出血,間質散在少量淋巴細胞浸潤,未見胞漿豐富空亮的間質細胞,未見惡性改變(圖7)。
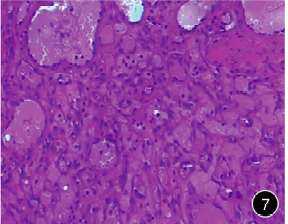
圖7 鏡下見瘤組織由豐富的血管構成,以小血管及毛細血管為主,血管內皮無明顯異型性,血管充血、出血,間質散在少量淋巴細胞浸潤(HE×40)
免疫組織化學:瘤細胞CD34血管(+),GFAP(-),Syn(-),S-100(-),LCA淋巴細胞(+),CD68組織細胞(+),EMA(-),PR(-),Ki-67(約3%+)。病理診斷:毛細血管瘤。術后復查CT,腫瘤切除完整。
討論
毛細血管瘤是以血管內皮細胞異常增生為主一種常見的良性血管腫瘤,常累及皮膚和軟組織,而發生于腦內者少見,神經系統多起源于軟膜或硬膜處,而來源于腦實質內的毛細血管瘤罕見。病變可出現于腦內任何部位,臨床表現主要包括:顱內高壓、神經功能障礙及癲癇。本病發病機制不詳,以成年女性居多。有文獻報道毛細血管的快速生長與懷孕和雌激素的變化有關。Simon和Smith報道的2例孕婦腦內毛細血管瘤,其中1例在腫瘤的區域發現了黃體酮受體,推測毛細血管瘤的生長、增大與妊娠期雌激素改變及血容量增多有關,可能由于孕期心輸出量增加、液體潴留而在懷孕期間造成腫瘤增大。
Okamoto報道的老年婦女毛細血管瘤迅速增大可能與雌激素相關。Sasaki發現毛細血管瘤患兒血清雌激素水平及雌激素受體水平明顯高于正常兒童,但腦外毛細血管瘤中均未發現雌激素和黃體酮受體。本例為妊娠37周的33歲孕婦,符合文獻報道。腦內毛細血管瘤的MRI表現為腫瘤實性部分在T1WI上呈稍高信號,在T2WI上呈高信號;單發多見,邊界清楚的占位性病變并伴瘤周水腫;增強掃描瘤體實性部分明顯強化,伴穿行細小血管或無強化的薄層分隔,該特點與本例符合,這對診斷幫助較大;另文獻報道該病容易出血和囊變,一般無鈣化。
腦內毛細血管瘤需與以下幾種病變相鑒別:
(1)顱內海綿狀血管瘤:多發生于腦實質,常為多發,體積相對較大,易反復出血,瘤體內易出現異常低信號,病灶可有鈣化,典型表現為T2WI上病灶中央呈不均勻高低混雜信號,周圍有明顯含鐵血黃素形成的低信號環,特征性強化方式為漸進性強化。而毛細血管瘤有豐富的血供,瘤體的強化常為全瘤性強化并顯著強化;
(2)顱內炎性肉芽腫:好發于青少年,MRI表現為T1WI等或略低信號,T2WI表現為等或略高信號的結節,周圍可見指樣水腫帶,增強掃描病灶明顯強化。有時與腦內毛細血管瘤難以鑒別,毛細血管瘤實性部分中穿行細小血管或無強化的薄層分隔有利于鑒別;
(3)血管母細胞瘤:有異常引流血管及顯著強化的腫塊。常見于小腦半球,大囊小結節且為明顯強化壁結節為血管母細胞瘤典型表現;實質型血管母細胞瘤臨床少見,表現為蜂窩狀不均勻性混雜信號腫塊,多無鈣化,瘤內或瘤周可見粗大流空血管信號,此型多伴有中度至重度腦水腫,該型特別需與腦內毛細血管瘤鑒別,毛細血管瘤強化較均勻;
(4)轉移瘤:大多數患者可有原發腫瘤病灶,多發多見,且占位效應明顯,而毛細血管瘤以單發多見。轉移瘤常出現囊變或壞死,而毛細血管瘤罕見。
腦內毛細血管瘤可發生于兒童及成人,以成年女性多見,并可見于孕婦。顱內毛細血管瘤的增大與妊娠期雌激素改變及血容量增多有關,孕婦作為特殊群體,需特別注意。因此,充分掌握腦內毛細血管瘤的影像學特點、臨床表現等,對患者特別是孕婦進行早期準確的診斷,對于綜合治療及提高胎兒和孕婦生存率有重要意義。但確診仍需病理檢查。