神經母細胞瘤(neuroblastoma)是兒童常見的腫瘤,成人少見,起源于腎上腺髓質和交感神經鏈神經嵴細胞,但原發于中樞神經系統罕見,因而正確的影像診斷十分困難。CT和MRI可以確定腫瘤的位置及累及范圍,有利于明確腫瘤的定性和定級,價值較大。本文結合本院收治的2例經手術病理證實的腦實質原發性中樞神經系統神經母細胞瘤患者資料并復習相關文獻,對其影像表現進行探討,從而提高對該病的認識。
1資料與方法
1.1臨床資料
本組2例,女1例,男1例,年齡分別為4歲和48歲,腫瘤位于左側頂葉和右側額顳葉。女性患兒因頭痛嘔吐20d余,伴右上肢無力10d入院;男性成年患者因頭痛15d,外院檢查提示腦內占位并瘤卒中入院。
1.2檢查方法
采用SIEMENS SOMATOM Sensation16排螺旋CT和GE公司Signa1.5T超導型磁共振掃描儀頭部專用線圈進行掃描。1例行CT平掃和MRI平掃,1例行CT增強掃描。CT掃描參數為120kV,300mAs,層厚5mm,層間距3mm,增強掃描采用高壓注射器經肘靜脈注射非離子型碘對比劑80mL。MRI常規使用軸位T1WI、T2WI、T2-FLAIR、DWI,加做冠狀位、矢狀位T2WI,采用自旋回波序列成像,T1WI:TR540ms,TE24ms;T2WI:TR4200ms,TE100ms;視野24 cm×24 cm,層厚5.5mm,層間距1.5mm,矩陣256~512×256~512。
1.3病理檢查
2例手術切除腫瘤標本取材后用10%福爾馬林固定,行常規HE染色。免疫組化標志物包括突觸素(Syn)、神經微絲蛋白(NF)、神經膠質纖維酸性蛋白(GFAP)、波形蛋白(Vimentin)、細胞角蛋白(CK)、尤因肉瘤標記物(CD99)、血管源性標記物(CD31)、細胞增殖抗原(K-i67)。
2結果
2.1CT及MRI表現
例1病灶位于幕上左側頂葉,大小為78mm×70mm×71mm,CT掃描示巨大囊實性腫塊,囊較大,形態不規則,實性部分呈分葉狀,密度均勻,邊界清楚,未見鈣化,病灶周圍可見輕度水腫,鄰近腦室受壓變形,中線結構向對側移位,鄰近骨質結構未見增生或破壞(圖1A)。MRI平掃示腫塊囊變區呈長T1、長T2信號,實性部分信號混雜,呈等或稍長T1、稍長T2信號,并見短T1出血灶,DWI實性部分擴散受限,腫塊周圍可見輕度水腫,腦室旁可見間質性水腫(圖1B~D)。術前影像診斷為腦實質室管膜瘤。
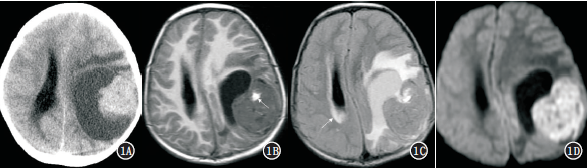
圖1A~D女,4歲,左頂葉中樞神經系統神經母細胞瘤。A.CT平掃軸位顯示左頂葉巨大囊實性占位,實性及囊性部分均較大,周圍輕度水腫,占位效應明顯,鄰近骨質結構未見增生或破壞;B.軸位T1WI腫塊實性部分呈不均勻等信號,其內可見斑片狀高信號出血(箭);C.軸位T2-FLAIR腫塊囊性部分呈稍高信號,周圍水腫呈高信號,右側腦室旁可見高信號間質性水腫(箭);D.軸位DWI見腫塊實性部分擴散受限
例2病灶位于幕上右側額顳葉,大小為70mm×55mm×70mm,CT增強掃描示巨大囊實性腫塊,形態不規則,呈分葉狀,邊界清楚,實性部分內可見出血、囊變及壞死,未見鈣化,腫塊周圍未見水腫,鄰近腦室明顯受壓變形,相鄰骨質結構未見增生或破壞,腫塊實性部分明顯強化,囊性部分未見強化,最大密度投影(MIP)血管成像顯示無明顯供血動脈及引流靜脈,右側大腦中動脈明顯受壓移位(圖2A~C)。術前影像診斷為膠質母細胞瘤。2.2病理及免疫組織化學腫瘤大體觀呈灰白色,質較軟,血供豐富,腫瘤伴囊變、出血及壞死。光鏡下見腫瘤組織由未分化的圓形、類圓形或卵圓形細胞組成,排列緊密,大小基本一致,細胞核深染,胞漿稀少,間質少,核分裂象多見,部分細胞呈不典型菊形團排列,周圍組織可見小血管增生(圖2D)。免疫組化標志物Syn、NF、CD99均為陽性,K-i67>50%,余為陰性。
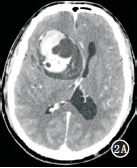
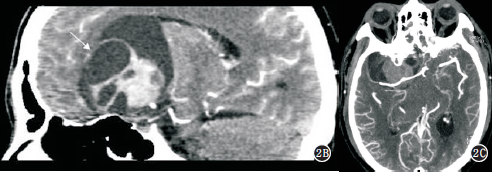
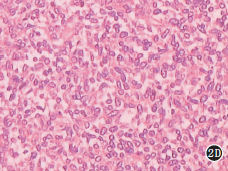
圖2A~D男,48歲,右額顳葉中樞神經系統神經母細胞瘤。A.CT增強軸位顯示右額顳葉巨大囊實性占位,邊界清楚,周圍無水腫,中線明顯左移,實性部分呈明顯強化;B.CT增強矢狀位重組圖像,腫塊囊性部分巨大,實性部分內部及周邊可見無強化之壞死和囊變區(箭),腫塊與鞍上池關系密切;C.軸位MIP見雙側大腦中動脈充盈良好,右側大腦中動脈呈受壓改變,未見供血動脈及引流靜脈;D.光鏡下見腫瘤細胞大小基本一致,排列緊密,細胞核深染,核分裂象多見,部分呈不典型菊形團排列(HE×100)
3討論
3.1臨床與病理
原發性中樞神經系統神經母細胞瘤(primary CNS neuroblastoma)是胚胎類的高度惡性腫瘤,WHO分級為Ⅳ級,主要發生于嬰兒和兒童,成人罕見,無性別差異。由于該腫瘤非常罕見,故難以精確評估發生率,文獻上個案報道較多。臨床上主要表現為頭痛、嘔吐、癲癇、顱內壓增高。原發性中樞神經母細胞瘤多位于幕上腦實質,以額葉、顳葉及頂葉多見,也可位于側腦室、松果體及椎管內,繼發性中樞神經母細胞瘤可發生于顱腦的任何部分,腫瘤可沿腦膜和腦脊液播散。大體病理標本見腫瘤血供豐富,境界清楚,可有假包膜,常有出血、鈣化、囊變及壞死。
在光鏡下見腫瘤細胞排列緊密,細胞形態基本一致,細胞核呈圓形或卵圓形,核深染,核分裂象多見,部分瘤細胞呈不典型Homer-Wright菊形團排列。該腫瘤較好的治療方法是手術完整切除,術后輔以放療及化療。
3.2CT及MRI表現
腫瘤表現為幕上巨大囊實性腫塊,其內常見出血、鈣化、囊變及壞死,周圍水腫較輕或無水腫,腫塊占位效應明顯,腦室不同程度受壓變形,中線結構移位。CT掃描可見囊實性等低或混雜密度的腫塊,出血呈高密度,壞死和囊變呈低密度,病灶體積較大,形態不規則,呈分葉狀,邊界尚清,腫塊內鈣化可清晰顯示,CT增強掃描實性部分明顯強化,壞死和囊變無強化。MRI可以更好地顯示腫塊的形態、部位及病變范圍,信號改變與出血、鈣化、囊變和實性部分組成有關,T1WI腫塊呈等低混雜信號,出血呈高信號;T2WI腫塊呈高信號或等高混雜信號,囊變和壞死呈高信號;DWI腫塊實性部分呈稍高信號,說明腫塊實性成分擴散受限,與瘤細胞排列緊密、細胞間組織液少有關;增強后實性部分強化明顯,且MRI增強有助于發現沿腦膜和腦脊液發生的種植性轉移灶。
本組2例腫瘤均呈囊實性混雜密度/信號,囊變巨大,瘤周水腫輕和無水腫,實性部分內均見出血及壞死;增強后實性部分明顯強化,囊性部分及囊壁未見強化,上述表現均與文獻報道相符;但2例腫瘤內均未見鈣化,與文獻報道不符,筆者認為與病例數少有關。
3.3鑒別診斷
通過本組病例分析并結合文獻復習,筆者認為雖然中樞神經母細胞瘤的影像學表現具有一定特點,但仍需與腦實質室管膜瘤、分化不良型星形細胞瘤等鑒別,主要通過年齡、瘤周水腫情況,是否合并鈣化及強化方式相鑒別。
(1)腦實質室管膜瘤:發病年齡為中老年,表現為囊實性或實性腫塊,其內見點狀或長條狀鈣化,增強后囊壁呈環形強化,實性部分呈中度或明顯強化,周圍水腫輕或不明顯,鄰近腦膜明顯強化或不強化。
(2)分化不良型星形細胞瘤:發病年齡40~50歲,腫瘤周圍常有較明顯的水腫,鈣化罕見,增強后表現為局灶性結節狀、均勻強化或不規則環形強化。綜上所述,當發病年齡為兒童,表現為巨大囊實性腫塊,實性部分內見出血、鈣化、囊變及壞死,增強后實性部分呈明顯強化,周圍水腫輕或不明顯,應首先考慮腦實質原發性中樞神經系統神經母細胞瘤。若發生于成人,當具有以上典型影像表現時,也應考慮到神經母細胞瘤的可能,但最終證實還需依賴病理學檢查。