脊髓的多種醫療操作會導致腦脊液流失,從而繼發遠隔部位即顱內出血發生,腰椎穿刺、脊髓麻醉、脊髓造影手術、脊柱手術繼發顱內出血的病例已有文獻報告。因手術切除脊髓腫瘤病變繼發顱內出血的病例報告比較少,筆者報告新鄉醫學院第一附屬醫院神經外科收治的1例胸髓脊膜瘤手術后繼發幕上急性硬膜下血腫并急診手術患者,查閱并分析相關文獻資料,以探討其發生機制及預防措施。
患者
男,72歲,以"雙下肢麻木7月余,加重1月余"于2015年7月20日入院。既往無高血壓、心臟病、糖尿病、肝炎及凝血功能異常等病史,既往無服用抗凝藥物病史。術前實驗室檢查無明顯異常。
入院體檢:神志清,自動體位,語言流利,記憶力、計算力、定向力檢查正常,雙側瞳孔直徑約3 mm,光反射靈敏,眼球活動無受限,伸舌居中,咽反射正常,頸軟,雙下肢臀部以下痛溫覺減退,左下肢位置覺、振動覺、圖形覺減退,閉目難立征陽性,四肢肌張力、肌力無異常,生理反射存在,病理反射未引出。胸椎MRI檢查顯示胸7~8椎間盤水平椎管內見等T1等信號、略長T2信號略高信號占位病變,增強掃描可見明顯強化影,鄰近硬脊膜可見鼠尾狀強化(圖1)。
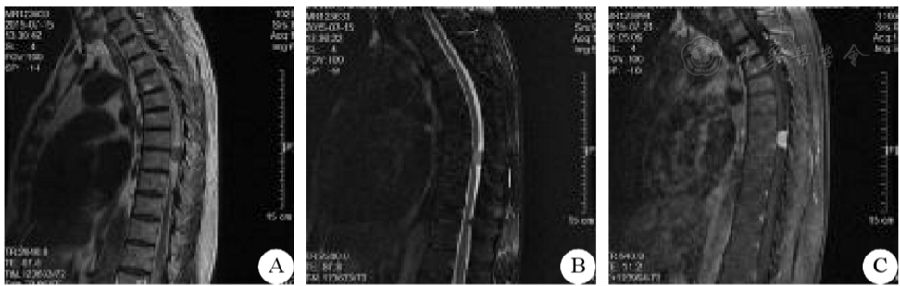
圖1患者胸7/8椎體水平的MRI檢查結果
入院后3 d患者接受半椎板椎管內腫瘤切除術。患者取俯臥位,取胸部后正中切口,顯露并去除胸7~8左側半椎板,暴露硬脊膜后切開,釋放腦脊液時血壓未有明顯波動,完整切除腫瘤后,用人工硬腦脊膜縫合硬脊膜,硬膜外放置引流管,術后病理報告為脊膜瘤。術畢麻醉停止后,患者意識未有完全恢復,體檢見左側肢體肌力較入院時下降,2 h后仍未清醒,雙側瞳孔出現不等大,左側瞳孔2.5 mm,右側瞳孔直徑4 mm,光反射消失。急診行顱腦CT檢查提示右側急性硬膜下血腫(圖2)。
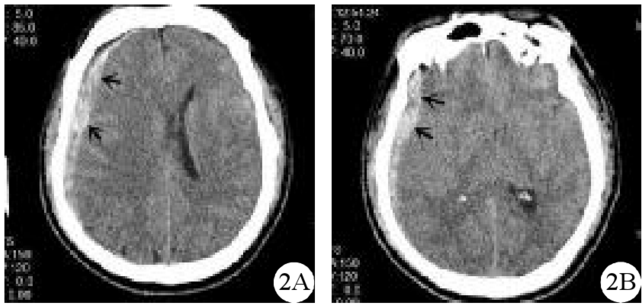
圖2胸髓腫瘤切除術后2 h患者顱腦CT檢查結果
急診行開顱清除血腫并骨瓣復位手術,術中發現血腫呈血液凝塊混合狀,未見明確出血部位,未發現血管畸形。術后復查血常規、凝血功能未見明顯異常。術后給予補液營養神經等常規治療。術后第1天,患者神志清,左側肢體肌力較血腫清除術前改善,但較入院時下降。復查顱腦CT提示右側硬膜下血腫完全清除,腦組織受壓程度明顯緩解(圖3)。2周后復查顱腦CT提示腦組織形態膨脹恢復良好(圖4)。患者出院情況:神志清,語言流利,記憶力、計算力正常,雙側瞳孔不等大,左側瞳孔直徑約3 mm,光反射靈敏,右側瞳孔直徑約4 mm,光反射欠靈敏,眼球運動無受限,飲水無嗆咳,雙下肢臀部以下痛溫覺減退,左下肢位置覺、振動覺、圖形覺減退,左側下肢肌力4級,余肢體肌力正常。

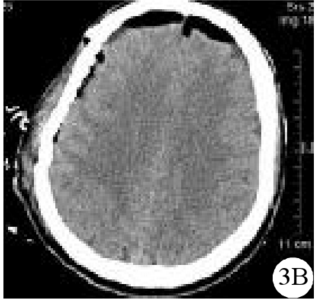
圖3急性硬膜下血腫清除術后第1天患者顱腦CT檢查結果
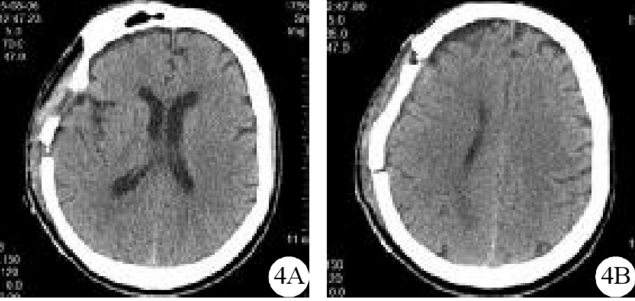
圖4急性硬膜下血腫清除術后第14天患者顱腦CT檢查結果
討論
脊柱手術需切開或不慎破壞硬脊膜發生腦脊液漏,從而繼發顱內出血的并發癥非常少見,如硬膜下出血、蛛網膜下腔出血、硬膜外出血的病例已有文獻報告,而硬膜下血腫的病例報告僅有17例。首例脊髓手術后繼發顱內出血的報告最早由Chadduck描述,因脊髓腫瘤切除后繼發顱內出血的病例報告僅有4例,具體內容見表1。
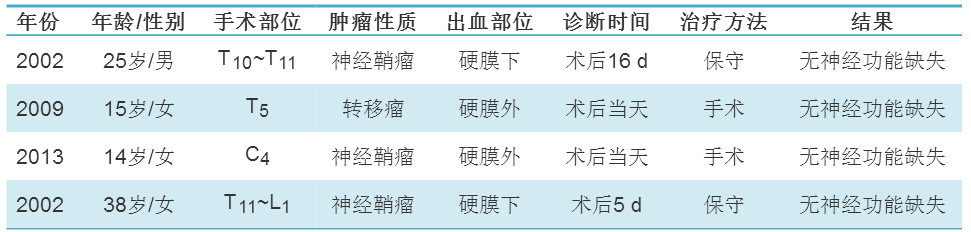
表1 脊髓腫瘤手術繼發幕上硬膜下血腫病例報告的綜合信息
文獻報告表明脊髓部位手術繼發顱內出血的共同特征為:手術中硬脊膜打開或未注意被破壞、硬脊膜殘缺致大量腦脊液釋放,持續腦脊液引流,腦脊液丟失導致低顱內壓而繼發顱內出血;持續性頭痛和嘔吐等低顱壓癥狀為主要臨床表現;文獻報告病例均無神經功能缺損后遺癥。
胸髓脊膜瘤切除術后短時間內出現急性硬膜下血腫并急診開顱清除血腫手術治療,術后殘留神經功能缺損的病例尚未有文獻報告。本文報道的病例為72歲老年患者,既往無高血壓病史,無服抗凝藥病史,術前常規檢查無異常。術中生命體征未有變化,術中切開硬脊膜暴露腫瘤時,未有注意嚴格控制腦脊液釋放速度及釋放總量,術后出現幕上急性硬膜下血腫。患者出院時雙側瞳孔仍不等大,左側下肢肌力4級,較入院時下降,影響了患者生活質量。所以,脊髓腫瘤手術后即出現病情變化且難以排除顱腦病變可能時,在臨床工作中更應提高警惕和重視,以爭取超早期治療減少相關后遺癥,改善患者預后。現結合文獻及本例患者的發病特點,總結如下。
一、可能發生機制
胸髓脊膜瘤病程長,脊髓長期受壓,局部壓力偏高,手術中硬脊膜切開后,硬脊膜下壓力驟降,致腦脊液丟失過快、過多,顱內腦脊液壓迅速下降,腦組織失去浮力致腦組織發生移位。因老年患者硬腦膜與顱骨內板粘連緊密,老年患者腦組織萎縮使腦皮質與硬腦膜空間增大,皮質引流靜脈更易受牽拉,橋靜脈撕裂,血管內與血管外腦脊液壓力梯度增加,血管灌注壓突然升高等多種因素導致血管破裂,最終形成急性硬膜下血腫。
二、臨床表現
臨床以神經功能受損癥狀及顱內壓增高癥狀較突出,主要表現為術后麻醉停止后,患者意識狀態恢復較慢或難以恢復,出現肢體活動障礙,嚴重者出現瞳孔不等大腦疝癥狀,需要緊急手術治療。大部分文獻報告脊髓術后發生腦脊液漏而出現低顱內壓綜合征,典型癥狀為體位性頭痛,表現為站立時頭痛加重,平臥時減輕,這可能與其腦脊液慢性滲漏有關。
三、診斷依據
診斷主要依靠臨床癥狀變化及影像學檢查,一旦懷疑有顱內出血應及時行顱腦CT檢查。急性硬膜下血腫特征性表現為新月形高低混雜密度影,腦組織受壓明顯,中線結構移位。老年患者腦組織萎縮代償空間大,環池仍可能清晰顯示。
四、治療措施
治療仍以急診開顱清除血腫為主,盡早緩解腦組織受壓,因老年患者腦組織萎縮代償空間大,硬膜下血腫清除后可還納復位骨瓣,以減少術后顱骨缺損相關并發癥。
因此,對于脊髓腫瘤手術患者,尤其老年人群,應警惕術后繼發幕上硬膜下血腫的發生。這是因為腦脊液滲漏是繼發顱內出血的中心環節,而切除脊膜瘤需要切開硬脊膜。預防幕上急性硬膜下血腫發生的措施有:(1)當切開硬脊膜時,需嚴格控制腦脊液釋放速度和釋放總量;(2)切除腫瘤后,嚴密修補硬脊膜;(3)盡量避免留置引流管,若留置硬脊膜外引流管,引流袋位置略低于切口位置即可,禁止引流袋位置過低,而致引流管呈負壓狀態加重腦脊液滲漏;(4)術中盡量保持頭低位,減少顱腔內腦脊液流動。雖然Morimoto等認為脊髓部位手術繼發硬膜下血腫發生的幾率與年齡和性別無必然關系,但基于老年人神經系統的生理結構和機體代償能力下降等特點,作者建議對于老年人群脊髓部位手術,需特別做好術前及術中預防措施,以降低相關并發癥發生幾率。
總之,脊髓部位手術尤其胸髓腫瘤手術后繼發遠處即顱內出血非常少見,仍需大量臨床研究和基礎研究探索其發生機制。一旦懷疑或確診脊髓術后繼發顱內出血,應密切觀察患者病情變化,并采取積極治療措施改善患者臨床預后。