病例資料
患者男性,28歲,頭痛、發熱20余天。患者于1個月前開始無明顯誘因逐漸出現頭痛,主要為全頭脹痛,程度一般,呈陣發性加劇,無頭暈、惡心、嘔吐、行走不穩、肢體乏力等癥狀,3天后出現低熱,最高體溫37.5℃,到當地衛生院就診,考慮“上呼吸道感染”,給予一般對癥處理后未見好轉。
上述癥狀持續加重,于1周前到當地區醫院就診,查血常規示白細胞13g/L,腦電圖輕度異常,考慮顱內感染,給予哌拉西林治療后癥狀無好轉。期間患者2次突發口吐白沫、雙眼上翻、肢體抽搐,給予安定等鎮靜藥物處理后癥狀好轉,但患者頭痛持續加劇,仍有低熱并逐漸出現意識模糊,因“顱內感染”收治于本院。
治療過程
入院后行腰椎穿刺術,測得腦脊液壓力350 mmH2O,腦脊液隱球菌抗原陽性,墨汁染色:查見新型隱球菌,給予靜脈滴注兩性霉素B(AmB)脂質體逐日加量至150mg/d,聯合口服氟胞嘧啶片">氟胞嘧啶片1.5g 4次/d,靜脈滴注氟康唑400mg/d,并予脫水降顱壓、改善循環、營養神經及對癥支持治療。
經治療后,患者體溫恢復正常,頭痛未繼續加重,訴雙眼視物模糊,反復腰椎穿刺仍可查見新型隱球菌,但當AmB脂質體從150mg/d繼續加量時患者即出現全身皮膚黃染、瘙癢、胃口差、嗜睡等不適,無法繼續加量。維持以上治療方案5個月后患者腦脊液仍舊可查見新型隱球菌。
診療組經過分析認為該患者常規靜脈給予AmB脂質體顱內的藥物濃度達不到或者不足以維持有效殺菌濃度,但AmB脂質體150mg/d再加量時患者無法耐受性。為控制患者病情,診療組決定給予行AmB脂質體椎管內持續泵入給藥。
選擇腰3/4椎間隙,將引流管向頭端置入20cm。為保持管口周圍干燥,每隔24小時仔細換藥(每日均有較多腦脊液外滲)。每次給藥前先緩慢放出30~50mL腦脊液,再予AmB脂質體起始劑量0.5mg+5%葡萄糖鹽水注射液30mL,持續泵入20h(除去4h緩慢引流腦脊液及換藥時間),然后AmB脂質體逐日加量0.5mg。
當加量至2mg/24h患者出現雙側的動眼神經受損及左側面神經受損的表現,考慮患者無法耐受該劑量,予以減量至1mg/24h,降低劑量后患者顱神經受損癥狀逐漸恢復,頭痛好轉,體溫正常。
復查腦脊液示:白細胞(鏡檢)50m/L,潘氏試驗陽性,蛋白定量754mg/L,墨汁染色未查見新型隱球菌。12月1日復查腦脊液示:白細胞30×10^9/L,潘氏試驗陽性,蛋白定量293mg/L,墨汁染色未查見新型隱球菌,腦脊液隱球菌抗原陰性。
予以拔除腰大池引流管,整個椎管內給藥過程共給予AmB脂質體28mg。拔除腰大池引流管后連續6次腦脊液墨汁染色均為陰性,治愈出院,隨訪6個月未復發。
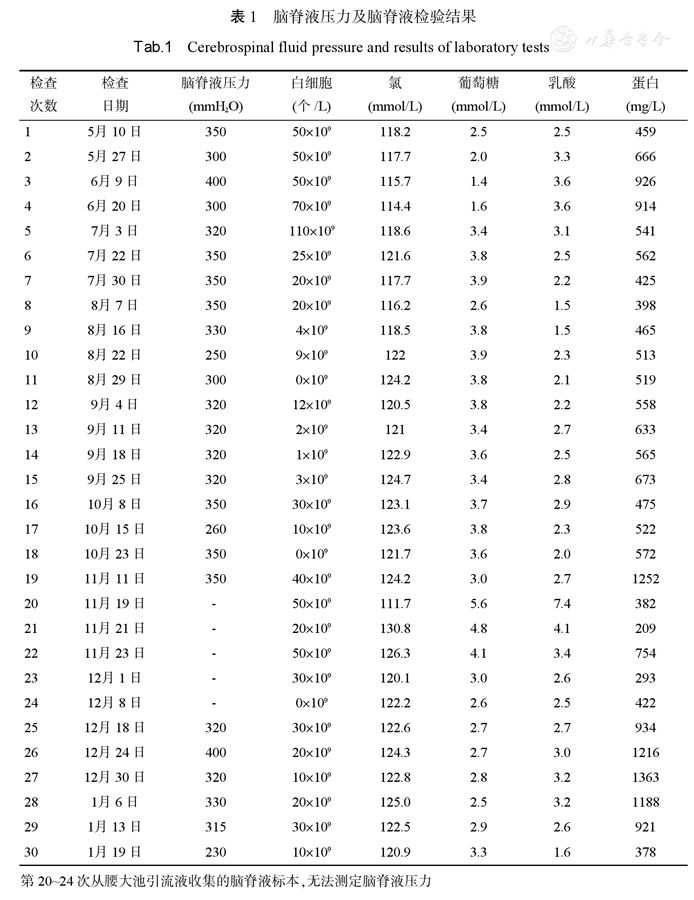
患者住院期間一共行30次腦脊液相關檢查,其中第20~24次腦脊液是從腰大池引流管留取的標本,具體內容見下表。
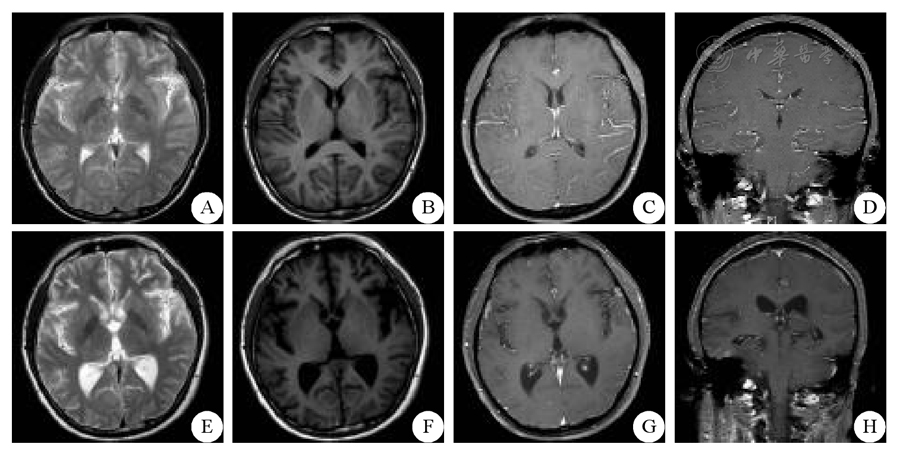
入院時及出院前頭顱MRI平掃及增強圖像見下圖。
討論
2010年美國感染病學會更新的隱球菌病處理臨床實踐指南(以下簡稱指南)建議對免疫功能正常的患者建議使用:注射用AmB去氧膽酸鹽[0.7~1.0mg/(kg?d),靜脈滴注]聯合氟胞嘧啶[100mg/(kg?d),分4次口服]至少誘導治療4周,然后開始氟康唑400mg/d鞏固治療8周。如果患者無法耐受AmB去氧膽酸鹽,用AmB脂質體[3~4mg/(kg?d),靜脈滴注]或AmB脂質復合體[5mg/(kg?d),靜脈滴注]。
該患者當AmB脂質體加量至150mg/d后已經無法耐受加量,達不到目標劑量,由此可推測患者長達5個多月的治療中腦脊液的AmB脂質體一直未達到最小抑菌濃度,盡管筆者一早開始3個藥物聯用,患者的臨床癥狀也一直較穩定,但無法完全殺滅隱球菌,病情遷延不愈。
本例患者最后使用的是AmB脂質體椎管內持續泵入,這在之前少有報道。而當加量至2mg/d時迅速出現顱神經受損的表現。研究表明,顱神經損傷是隱球菌性腦膜炎預后的危險因素,其受損的程度和預后直接相關,因此將AmB降至1mg/d,此時患者顱神經受損癥狀逐漸消失,且該濃度下治療有效。因此建議AmB脂質體應該從0.5mg/d開始給藥,每間隔1~2天加量0.5mg,同時密切檢測患者顱神經有無受累變化及腦脊液病原學檢查證據,據此得到個體化的AmB脂質體治療濃度。
指南不推薦行AmB脂質體鞘內注射主要是考慮鞘內給藥間隔時間過長無法在腦脊液中形成穩定的藥物濃度,既不安全也對控制感染無益處。持續椎管內給藥能彌補常規鞘內該藥的不足:
(1)可以較好控制給藥持續時間及給藥間隔;
(2)可以避免出現過高的藥物峰值濃度,減輕了神經系統毒性反應;
(3)持續穩定的藥物濃度更易控制感染。
該病例治療方案存在不足。指南指出,如果患者腦脊液壓力≥250mmH2O,并且誘導治療的過程中出現顱內壓升高的癥狀,可經腰椎穿刺引流降低腦脊液壓力,降低50%或者降到≤200mmH2O;如果腦脊液壓力持續≥250mmH2O,癥狀不緩解,應每天進行腰椎穿刺引流,直到腦脊液壓力和癥狀穩定>2d。對于需長期行腰椎穿刺的患者,可考慮行腦脊液外引流術或腦室引流。
該例患者腦脊液壓力大部分高于250mmH2O,發病后患者視力嚴重減退,請眼科會診,散瞳后查眼底示:視乳頭水腫,邊界欠清,右眼視乳頭下方可見小片狀出血,考慮雙側視乳頭水腫、視神經萎縮,給予加強甘露醇脫水、營養神經等治療后無好轉,直到患者出院時視力也未見明顯恢復。如果當初能盡早行腰大池置管引流也許有助于視力恢復,同時也能盡早行椎管內持續給藥。
患者椎管內給藥療程長達1個月,而且腦脊液非常容易從穿刺竇道滲出,極其容易造成導管相關性感染,經驗是堅持每天仔細用碘酊及酒精消毒換藥,每次行椎管內持續給藥前,可先緩慢放出腦脊液30~~50mL,緩解腦脊液壓力增高。如果發現管口有化膿或者壞死,應盡快拔除導管,再選擇其他椎間隙置管。如果伴有感染癥狀應使用盡早使用廣譜高效的抗生素防止導管相關性感染。
患者入院時頭顱MRI平掃及增強圖像(A~D)示:雙側頂葉皮層下、左側島葉、右側豆狀核及右側側腦室前腳周圍見多發斑點狀、斑片狀稍長T1稍長T2信號,Flair像呈高信號,增強掃描無明顯增強。
治療后頭顱MRI平掃及增強圖像(E~H)可見雙側頂葉及右側顳葉皮層下、左側島葉、右側豆狀核及右側側腦室前后角周圍多發斑點狀、斑片狀稍長T1長T2信號增多、范圍擴大,雙側大腦半球皮層廣泛性非對稱性增厚、腫脹,雙側顳葉為著,腦溝變淺,增強后雙側額部腦溝結節狀、斑片狀,顳極前方腦膜窄帶狀(右側顳極前方明顯)增厚并強化,雙側顳角及腦室體部對稱性擴大。
檢查結果提示影像學表現要落后于臨床,感染的病灶吸收需要一段時間。
最后必須強調的是,對于大部分新型隱球菌性腦炎感染常規靜脈給藥是能夠控制的,并不推薦所有患者均行椎管內持續給藥,但當AmB脂質體加量不耐受或者療效欠佳時,持續椎管內給藥仍然是治療這部分患者的備選方案,值得嘗試。